
Les pédiatres Teri Pettersen (1) et RJ Gillespie (r)
3 août 2015 Par Jane Ellen Stevens dans ’l'étude ACE,
La Clinique des Enfants, nichée dans un parc d'affaire animé, à huit kilomètres du centre-ville de Portland (Oregon), regorgeant de bruits de bébés, d’enfants turbulents et de pédiatres énergiques, semble plutôt ordinaire. Mais, depuis ces deux dernières années, une révolution silencieuse se prépare dans les salles d’examen : Lorsque des parents emmènent leur bébé à la visite de contrôle des quatre mois, ils parlent de leur traumatisme d’enfance avec le pédiatre de leur enfant.
Qu’est-ce que l’enfance de maman et papa a à voir avec la santé de leur bébé ? Et les pédiatres ne sont-ils pas supposés s’occuper des enfants ? Non des parents ?
Il s'avère que quatorze questions seulement au sujet des expériences vécues dans l’enfance des parents apportent des informations cruciales sur la santé future de leur bébé, rapportent Teri Pettersen et RJ Gillespie. Les réponses aux questions peuvent aider à déterminer non seulement si l’enfant réussira à l'école, mais aussi si, à l’âge adulte, il est susceptible de souffrir de maladies chroniques, de maladies mentales, de devenir violent ou victime de violence.
Ils expliquent comment cela est possible.
Dire qu’élever un enfant est un challenge est un euphémisme, et ce n’est pas pour les pleutres. Les nombreux moments stressants dans la vie d'un nourrisson ou d'un jeune enfant comprennent les colères, les coliques, l’apprentissage de la propreté, les problèmes de sommeil, les rhumes, les coups et les morsures, précisent Pettersen et Gillespie.
« À un certain moment, un jeune enfant peut frapper ou mordre maman ou papa », ajoute Pettersen. « Comment réagiront-ils ? »
Si les parents ont traversé beaucoup d'épreuves en grandissant et peu d'aide pour comprendre comment ces épreuves affectent leur comportement ainsi que la façon dont ils réagissent au stress, ils ont plus de chances de transmettre cela à leurs enfants, même si ce n’est pas leur intention, en réagissant sans s’en rendre compte sur le mode typique « lutte, fuite ou panique ». Il se peut qu’ils frappent l’enfant, s'éloignent de lui alors qu’il demande de l'attention (quoique d’une mauvaise façon), ou se figent, continuant à subir les morsures et les coups. Rien de tout cela n’aide à élever un enfant en bonne santé ou à établir une relation parents/enfant saine.
Pour résumer : Les médecins de la Clinique des enfants croient qu’interroger les parents à propos de leurs propres traumatismes d’enfance est un bon début pour éviter à leurs enfants d’en vivre.
Cette nouvelle pratique a eu un tel impact sur la communauté pédiatrique de Portland que, pas plus loin que mois dernier, le « Metropolitan Pediatrics »1, avec ses 30 docteurs, a commencé à dépister les traumatismes d’enfance chez les parents de bébés de quatre mois.
Pourquoi interroger les parents sur leur enfance est un si grand pas
Pour comprendre pourquoi cela est si important, il faut revenir un peu en arrière, à l’Étude des Traumatismes d’Enfance du Centre pour le contrôle et la prévention des maladies (CDC) - Kaiser Permanente 2 (Étude ACE). L'étude ACE a commencé en 1995 avec 17000 membres de Kaiser Permanente qui se sont portés volontaires pour participer à la recherche sur les effets à long terme des traumatismes d’enfance. L'étude mesure dix types de traumatismes d’enfance : maltraitante physique, sexuelle ou verbale, négligence physique et émotionnelle ; ainsi que cinq autres types de troubles familiaux : être témoin de violence sur sa mère, vivre dans un foyer dont l’un des membres est alcoolique, consommateur de drogues, a été emprisonné ou dont on a diagnostiqué une maladie mentale, perte d’un parent à cause d’une séparation ou d’un divorce.
L’étude a révélé une prévalence significative d’ACE — 64 pour cent des participants à l'étude en avaient au moins une — et montré comment les traumatismes d’enfance conduisent à l’âge adulte à la survenue de maladies chroniques, de maladies mentales, de violence, ou à devenir victime de violence.
Cela a aussi montré que plus une personne a d’expériences traumatisantes dans l’enfance, plus elle a de chances de souffrir de problèmes de santé. Comparées aux personnes qui n’en ont pas vécues, les personnes avec un score d’ACE de quatre ou plus ont deux fois plus de chance de devenir fumeur, douze fois plus de chances de commettre une tentative de suicide, sept fois plus de chances d’être alcoolique, et dix fois plus de chances de s’injecter des drogues illicites. Comparées aux personnes sans ACE, les personnes ayant un score d’ACE de six ont plus ont tendance à avoir une durée de vie plus courte – de 20 ans.
Les recherches expliquent le lien en montrant comment le stress nuisible du traumatisme endommage la structure et les fonctions du cerveau en développement des enfants, comment il s’ancre dans nos corps, et comment les parents peuvent le transmettre à leurs enfants. Une recherche en cours démontre que construire une résilience peut aider les personnes à guérir, et que des systèmes peuvent empêcher que des personnes déjà traumatisées continuent de l’être.
Les deux chercheurs principaux de l’Étude ACE — Le Dr Robert Anda et le Dr Vincent Felitti — pensaient que dès que le monde médical apprendrait cette nouvelle découverte avec la publication des 70 premières pages en 1998, les médecins s’élèveraient pour être les premiers à intégrer les ACE à leurs pratiques.
Après tout, dit le Dr Nadine Burke, un pédiatre qui a commencé à dépister les ACE chez les enfants en 2009 au Child Health Center 3 de Bay View à San Francisco, de même que les pédiatres demandent aux parents s’il y a de la peinture au plomb chez eux parce-qu’ils savent que cette exposition au plomb peut nuire aux enfants, ils devraient se renseigner sur l’exposition d’un enfant aux ACE. Car un score d’ACE élevé augmente la probabilité que l’enfant soit affecté par une maladie cardiaque, un cancer, une maladie auto-immune, la dépression, le suicide, et/ou une multitude d'autres problèmes en grandissant.
Mais les hypothèses d’Anda et Felitti à propos de la communauté médicale ne se sont pas du tout confirmées. Le nombre de pédiatres américains à avoir intégré les ACE à leurs pratiques est de moins de 1%. Le pourcentage d'autres types de médecins de première intention qui pose des questions sur les ACE est encore plus faible.
Grâce aux efforts du Dr Robert Block, président sortant de l’American Academy of Pediatrics 4 — et du président actuel Dr Sandra Hassink, qui a continué à faire passer le message — la plupart des pédiatres connaissent l’étude ACE. Alors pourquoi ne s’en servent-ils pas ?
Demandez à 1000 médecins, et vous obtiendrez ces cinq mêmes réponses : « Il n’y a pas le temps ». « Cela ne ferait qu’ouvrir une boîte de Pandore. Ou « empirer la situation. » « Je ne sais pas quoi dire ». « Nous n’avons pas les ressources (telles que des thérapeutes). » « Poser ces questions pourraient causer une dépression au patient. »
Doutes et craintes au sein de la Clinique des enfants
Et c’est exactement ce que les pédiatres de la Clinique des enfants ont dit à Pettersen et Gillespie. En 2013, les deux ont lancé un projet pilote avec six de leurs partenaires. Cela s’est si bien passé que la clinique entière a décidé d’intégrer les ACE malgré les doutes et les craintes exprimés par les dix-neuf autres pédiatres.
Après deux ans — avec plus de 1500 patients ayant répondu au questionnaire — « les 27 pédiatres qui utilisent le questionnaire disent qu’ils ne retourneraient jamais en arrière », dit Gillespie.
En dehors de deux qui ne se sentaient pas à l’aise pour amener une conversation sur les ACE, tous les pédiatres disent ne pas avoir vu leurs craintes se confirmer. Pas un seul des parents ne s’est effondré. Le temps moyen passé sur ce sujet était de trois à cinq minutes. Et tous les pédiatres ont dit que ce n’était pas aussi effrayant qu’ils l’avaient imaginé.
La plupart des parents adorent le questionnaire, rapporte Gillespie. Les réponses incluent : « Je pense que ce questionnaire est une excellente idée. » « Merci de nous avoir permis de participer à cela. » « Je sens que je vais être une super maman. » Un seul a dit « c’est bizarre ».
Le dépistage fonctionne comme cela, explique Pettersen : Les parents remplissent le questionnaire dans la salle d'attente. Les pédiatres ont décidé d'ajouter quatre questions aux dix de l’étude ACE : harcèlement, discrimination, violence de caste et famille d'accueil. Ils incluent aussi un questionnaire de résilience pour mettre en évidence les ressources et les forces que les parents détiennent ou détenaient afin qu’ils puissent s’y appuyer, et pour voir si les personnes avec un score d’ACE élevé et un score de résilience élevé rencontrent moins de problèmes que les personnes avec un score d’ACE élevé et un score de résilience faible.
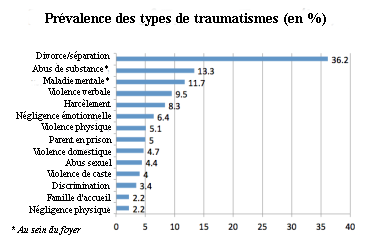
« Score d’ACE et de résilience mis à part, précise Pettersen, nous voulons que ce soit une approche basée sur les forces pour toutes les familles. »
Le pédiatre que les parents consulte étudie rapidement les réponses. Lors du rendez-vous avec les parents, il dit ce qui suit, suivant le score d’ACE :
- « Il semble que vous ayez une famille qui vous soutient bien. » Grandir avec de bons modèles peut rendre la parentalité beaucoup plus facile. Vous aurez encore des épreuves, parce-que personne n’est parfait, mais tout va bien. L'éducation et la discipline sont des sujets dont nous discuterons au fur et à mesure que votre enfant grandira. »
- « Merci d'avoir rempli aujourd’hui le questionnaire sur votre enfance. Nous savons que cela peut être difficile pour certaines personnes. Il semble que vous ayez eu des expériences très difficiles durant votre enfance. La plupart des parents avec qui j'ai discuté qui ont connu ce type d’expériences ont la sensation d’en avoir dépassé certaines mais d’être encore aux prises avec d'autres. Je me demande si c’est la même chose pour vous ? En quoi pensez-vous que cela affecte votre parentalité aujourd’hui ? »
Les réponses, explique Pettersen, varient de « Celle-ci est toujours assez difficile pour moi », « Je suis retourné consulter pour celle-là », à « Je prévois de retourner consulter ».
Interrogés sur le type d'aide dont ils avaient besoin, les parents ont répondu des cours d'éducation, des groupes de soutien, ou plus d’informations sur Internet.
Des 1021 parents dont le questionnaire a été analysé, 53 % avaient un score d’ACE de zéro, et un score de résilience de 56 (sur 60), tandis que 8 % avait un score d’ACE de quatre ou plus, avec un score moyen de résilience de 48. De ceux qui avaient une assurance privée, 6,6 % avaient un score d’ACE de quatre ou plus ; de ceux qui avaient une assurance publique 5, 10,7 % avait un score d’ACE de quatre ou plus. Et, il est intéressant de noter presque deux fois plus de femmes que d’hommes avaient un score d’ACE de quatre ou plus.
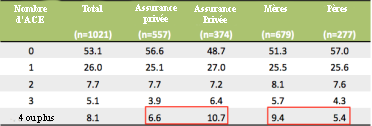
Même si cela montre que davantage de personnes aux revenus plus faibles ont connu des ACE, les traumatismes d’enfance se retrouvent dans toutes les catégories de revenu.
Sur 650 questionnaires qui contenaient les quatre questions supplémentaires, il y a eu 116 « oui » en réponse à ces dernières. 11 de ces « oui » ont fait passer les parents d’en dessous à au-dessus de quatre, 40 parents ont vu leur total passer de zéro à trois. Dans les autres cas, cela a augmenté un score d’ACE déjà élevé.
Gillespie a analysé les ACE de la population hispanophone de la clinique, et a trouvé que 8,6 % des parents avaient un score d’ACE de quatre ou plus, pas si différent des anglophones (8,1 %). Et bien que les premiers et deuxièmes ACE étaient les mêmes — divorce/séparation et abus parental de substance — les troisièmes et quatrièmes ACE les plus fréquents chez les hispanophones étaient la négligence émotionnelle et la discrimination.
Les 19 pédiatres que Gillespie a questionné ont parlé de quelques éléments qui les ont étonnés : la volonté des parents de parler de leurs ACE, la résilience des parents ayant souffert de maltraitance grave, combien les parents étaient reconnaissants qu'on leur pose ces questions, le sentiment de soulagement qu’ils exprimaient de ne plus avoir à taire leurs expériences, et combien il était facile d'avoir une conversation avec les parents sur leurs ACE.
Cela montre que « l'écoute est thérapeutique », dit Gillespie. « Notre message clé aux parents est vous n’êtes pas seul ; ce n’est pas votre faute, et je vais vous aider ».
Interroger les parents sur les ACE améliore-t-il la santé de leurs bébés ?
Bien sûr, la question la plus importante est : Est-ce que le fait d'avoir posé ces questions... d’avoir cette conversation... Fait une différence sur la santé des enfants ?
Il est trop tôt pour avoir des données quantifiables, mais tous les pédiatres ont pu proposer un accompagnement et des ressources aux parents qu’ils n’auraient pas eus s’ils n’avaient pas été interrogés sur leurs ACE.
Prenez l’exemple d’une mère qui a révélé que quand elle avait deux ans, elle a été abandonnée par sa mère. Quand Gillespie a dit que ce n’était pas grave de laisser son bébé pleurer un peu lorsqu’il apprenait à dormir seul, cela a déclenché beaucoup de craintes, raconte-t-il.
« Elle ne pouvait et ne le faisait pas avec son premier enfant », poursuit-il. « Nous avons parlé des problèmes de sommeil à de très nombreuses reprises, et je n’avais jamais compris pourquoi elle ne suivait pas mes conseils jusqu’à ce qu’elle remplisse le questionnaire ACE. Une fois qu’elle a exprimé ces craintes avec des mots et à haute voix, elle a immédiatement vu l’apprentissage du sommeil d’une façon différente
Un parent a parlé au pédiatre d’un frère suicidaire atteint d’une maladie mentale qui vivait avec la famille. Un autre a dit qu’il était déprimé, sous traitement et voyait un thérapeute. Plusieurs ont exprimé de l'inquiétude à propos de la façon dont un divorce affectait leurs enfants. Un parent avec un score d’ACE de cinq a grandi dans un foyer malsain où la violence verbale et les cris étaient courants. Dans ces situations, les parents peuvent ne pas être conscients de la façon dont ces expériences affectent leur éducation ou l’équilibre vie-travail, explique Gillespie. Les pédiatres peuvent apporter de l’accompagnement préventif, comme aider la mère avec un score d’ACE de cinq à expliquer sa réaction aux pleurs d’un nourrisson, et la diriger vers des ressources concernant la parentalité.
En sachant que les parents ont connu des traumatismes, les pédiatres peuvent les aider à développer des astuces et des idées pour prendre soin d’eux-mêmes, les encourager à demander de l’aide, leur donner des ressources pour qu’ils puissent apprendre ce à quoi de bons parents ressemblent - comme apprendre comment jouer avec leur enfant, ou user de discipline appropriée à l’âge de l’enfant - et les aider à améliorer l’environnement social et émotionnel de leur enfant.
Un jour, dit Pettersen et Gillespie, tous les pédiatres intégreront les ACE à leur pratique, qu’il est crucial de s'assurer que les enfants aient une enfance saine — ce qui participe à leur éviter une maladie chronique et une maladie mentale à l’âge adulte.
Pour l’instant, il n’y a pas d’outil de dépistage des ACE certifié par l'AAP 4. Cependant, la science est si fascinante qu’elle donne aux cliniques la liberté d’essayer différentes approches dans des configurations différentes avant d’en développer une, dit Pettersen, ce qui peut aider à développer l’outil, « parce-que le cadre est différent selon la clinique ». Même si la plupart des familles ont des ACE, la banlieue de Portland est différente du sud de Los Angeles (Californie), qui est différent de Beverly Hills (Calilfornie), et du Bronx (NewYork).
Les prochaines étapes
Les pédiatres veulent étendre le diagnostic des ACE aux parents d’enfants plus âgés, mais aussi trouver comment les utiliser avec des patients adolescents. Le personnel de la Clinique des enfants lui-même a commencé l’apprentissage des ACE et des pratiques tenant compte des traumatismes.
« Les infirmières ont dit que maintenant, elles comprennent mieux leurs vies » 6, rapporte Pettersen. « Et cela les aide à se placer dans un contexte parental « difficile ». Ceux qu’elles qualifiaient de « non conciliants », elles peuvent les voir sous un angle différent, moins péjoratif et plus compréhensif. »
Le personnel de la clinique commence aussi à examiner ses propres politiques de travail à travers un prisme prenant en compte les traumatismes, et à identifier ce qui y est apparenté et ce qui ne l’est pas, pour que la clinique devienne un lieu de travail plus souple.
Gillespie continue de rassembler des informations sur la révolution 7 à la Clinique des Enfants, et, avec le soutien de Heathshare 8, travaille avec l’autorité de santé de l’Oregon et le Centre de transformation 9 pour affiner le projet afin de se préparer à l'étendre à d'autres pratiques.
L'année dernière, Pettersen s'est retiré de la Clinique des Enfants, et travaille maintenant avec la Société Pédiatrique de l'Oregon 10 pour apporter des formations sur les ACE et sur les soins tenant compte des traumatismes aux cliniciens à travers l'Oregon.
« Je me concentre sur l’éducation », explique-t-elle, « en commençant par les soins de première intention. Il y a encore de nombreux médecins qui n’ont jamais entendu parler de l’étude ACE. Dans les soins de première intention, nous aimons penser que tout est question de prévention. Il s'agit de prévention avec un grand P. Nous aimerions voir si nous pouvons conjuguer ce que nous avons appris et expérimenté à la Clinique des Enfants à une plus grande échelle.
C’est aussi important pour les autres secteurs — éducation, justice des mineurs, justice pénale, services sociaux, milieu des affaires ou religieux — d’être informé sur les ACE et de commencer également à intégrer des pratiques prenant en compte les traumatismes et développant la résilience, affirme-t-elle.
« Tout ne repose pas que sur nos épaules », dit-elle. « Plus les populations sont fortes et en bonne santé, mieux les enfants de ces populations se porterons. »
-------------------------------------
Notes du traducteur :
1. Metropolitan’s pediatrics : centre médical privé s’occupant d’enfants et de familles dans la région de Portland
2. Kaiser Permanente : système de soin à but non lucratif fondé en 1945 qui permet un parcours de soin du patient selon son niveau de « risque » (pyramide de Kaiser).
3. Child Health Center : peut se traduire par Centre de santé pédiatrique.
4. American Academy of Pediatrics (AAP) : peut se traduire par Académie Américaine des Pédiatres, organisation américaine dépendant de sources de financement diverses visant à assurer la santé des nourrissons jusqu'au jeunes adultes.
5. Aux Etats-Unis, il n’existe pas de sécurité sociale équivalente à ce que nous connaissons en France. L’assurance santé est presque entièrement privée. Il existe cependant des aides publiques pour les plus démunis (assurance publique ou soins gratuits). Mais il y a une disparité selon les états.
6. Ce n’est pas précisé expressément, mais il est probable que « leurs vies » s’appliquent aux patients.
7. L’auteur fait référence aux ACE.
8. Healthshare : système permettant une communication entre les professionnels de santé et les patients pour une meilleure coordination des soins.
9. Transformation Center : plaque tournante de l’innovation et de l’amélioration des systèmes de santé centrée sur une bonne collaboration entre les acteurs.
10. Oregon Pediatric Society : association non lucrative regroupant des pédiatres de l'Etat et visant à l'amélioration de la santé des enfants.
FR : Traduction vers le français fournie par Mondo Agit dans le cadre du projet de PerMondo (traduction gratuite pour les ONG et les associations sans but lucratif). Traductrice: Vanessa Melle Mula



